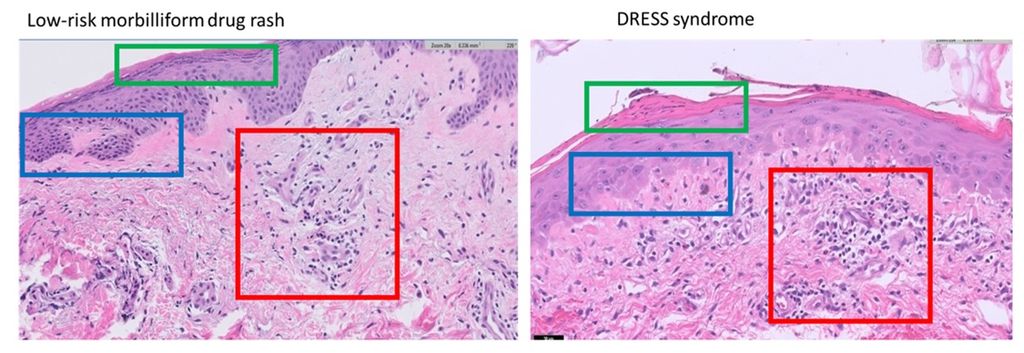
Das DRESS-Syndrom, Akronym für Drug Rash with Eosinophilia and Systemic Symptoms, ist ein Arzneimittelexanthem mit Eosinophilie und systemischen Manifestationen. Es handelt sich um eine seltene Arzneimittelreaktion mit Fieber, Hautausschlag, Anstieg der Leberwerte mit unterschiedlich schwerem Verlauf bis zur Letalität. Häufige Auslöser waren früher Carbamazepin und Phenytoin.
Synonyme sind: Syndrom der Medikamentenreaktion mit Eosinophilie und systemischen Symptomen; Carbamazepin-Phenytoin-Hypersensitivitäts-Syndrom; DIDMOH; DIHS; Hypersensitivitäts-Syndrom; HSS; englisch drug hypersensitivity syndrome; drug induced delayed multiorgan hypersensitivity syndrome; drug-induced hypersensitivity syndrome; drug reaction with eosinophilia and systemic symptoms
Die Erstbeschreibung stammt aus dem Jahre 1959 durch die US-amerikanischen Dermatologen Sidney L. Saltzstein und Lauren V. Ackermann.
Der Begriff „DRESS“ wurde durch den französischen Dermatologen H. Bocquet und Mitarbeiter im Jahre 1996 geprägt.
Verbreitung und Ursache
Die Häufigkeit ist nicht bekannt.
Die häufigsten Auslöser sind Antikonvulsiva, Abacavir, Allopurinol, Dapson, Minocyclin, Modafinil, Nevirapin, Olanzapin, Strontiumranelat, Sulfonamide, Vancomycin, Ziprasidon. Diskutiert wird eine Reaktivierung von Humanem Herpesvirus 6 sowie genetische Disposition. Es kann weiterhin bei der Behandlung mit Vemurafenib auftreten.:
Klinische Erscheinungen
Klinische Kriterien sind:
- generalisiertes Exanthem, Fieber, Ödeme im Gesicht
- Eosinophilie, Lymphozytose, Thrombozytopenie
- vergrößerte Lymphknoten
- Beteiligung innerer Organe wie Hepatitis, Nephritis, Pneumonie, Perikarditis, Myokarditis
- Beginn meist 1–6 Wochen nach Einnahme des Medikamentes
- Fortbestehen bis mehrere Wochen nach Absetzen
Die Mortalität liegt bei 10 %.
Differentialdiagnose
Abzugrenzen sind:
- Stevens-Johnson-Syndrom
- Toxische epidermale Nekrolyse
- makulo-papulöses Arzneimittelexanthem
- Eosinophile Zellulitis (Wells-Syndrom)
- Akute generalisierte exanthematische Pustulose
- Staphylococcal Scalded Skin Syndrome
- EMPACT
Therapie
Zur Behandlung stehen neben Absetzen des Auslösers Steroide und Antihistaminika zur Verfügung.
Literatur
- J. James, Y. M. Sammour, A. R. Virata, T. A. Nordin, I. Dumic: Drug Reaction with Eosinophilia and Systemic Symptoms (DRESS) Syndrome Secondary to Furosemide: Case Report and Review of Literature. In: The American journal of case reports, Band 19, Februar 2018, S. 163–170; PMID 29440628, PMC 5819310 (freier Volltext).
- U. D. Kombila, W. Ka, F. B. Mbaye, N. F. Diouf, L. Fall, P. Ouedraogo, A. N. Koutonin, Y. Dia Kane, N. Oumar Toure Badiane: DRESS syndrome au pyrazinamide: complication rare et grave du traitement antituberculeux. In: Revue des maladies respiratoires, Band 35, Nr. 1, Januar 2018, S. 69–73; doi:10.1016/j.rmr.2017.02.007, PMID 29429561.
- M. Pirklbauer, J. Gruber: DRESS-Syndrom nach Sulfasalazintherapie. In: Zeitschrift für Rheumatologie, Band 73, Nr. 2, März 2014, S. 180–183; doi:10.1007/s00393-013-1308-5, PMID 24337150.
- S. Ständer, D. Metze, T. Luger, T. Schwarz: Drug Reaction with Eosinophilia and Systemic Symptoms (DRESS): Eine Übersicht. In: Der Hautarzt; Zeitschrift für Dermatologie, Venerologie, und verwandte Gebiete, Band 64, Nr. 8, August 2013, S. 611–622; doi:10.1007/s00105-013-2615-0, PMID 23954978 (Review).
Weblinks
- emedicine.medscape
Einzelnachweise